aún se sabe poco acerca de los mecanismos que regulan el proceso de la cicatrización, al grado de que con los recursos actuales, el cirujano se limita a no interferir y, en el mejor de los casos, a favorecer el proceso biológico que hace sanar las heridas sin que se conozca hasta el momento cómo regular su evolución.
Para el cirujano, la herida que atiende llega a sanar en un proceso continuo y predecible, que finaliza cuando la lesión «cicatriza» y significa que se restableció la integridad física. En la investigación básica se considera el mismo proceso como una cascada armónica de hechos fisiológicos, a menudo difíciles de relacionar entre sí, que culmina con la creación de un nuevo órgano, la cicatriz, la cual evoluciona con el tiempo y continuará siendo objeto de estudio.
En realidad no existe ninguna incongruencia en estos dos puntos de vista, puesto que cirujano y paciente observan efectos macroscópicos de un fenómeno biológico, en tanto que el investigador básico estudia los hechos que ocurren a nivel microscópico y molecular
LESIONES son los daños que llagan a sufrir los tejidos por algún tipo de agresión ya sea física, química o biológica. presentan alteraciones más o menos profundas de la forma y función de los tejidos y órganos, que varían según el tipo de agente agresor, la magnitud del daño y la naturaleza del tejido o de los tejidos que resultaron afectados
HERIDAS son lesiones ocasionadas por traumatismo mecánico en las que se observa rotura o interrupción de la continuidad de los tejidos blandos, y cuando el tejido lesionado es rígido o semirrígido, a la solución de la continuidad se le conoce como fractura

Los puntos clave de la «cicatrización» :
l. El proceso de sanar en los tejidos lesionados es una compleja cascada de eventos celulares, los cuales son coordinados por mediadores solubles y conducen a su restitución física y funcional.
II. los tejidos tiene características propias del proceso, pero todos los tejidos sanas por mecanismos similares cursando por las fases de: inflamación, migración celular, proliferación, deposito de matriz y remodelación.
III. El cirujano debe conocer los factores locales, los factores sistémicos y las causas técnicas que pueden obstaculizar la evolución normal del proceso
IV. Los resultados óptimos se obtienen con la evaluación integral del paciente, de la herida y la aplicación de las mejores técnicas de práctica clínica.
V. La cicatrización anormal por exceso o por defecto plantea problemas clínicos en los que la genética, los factores del paciente y una buena técnica son determinantes.
Clasificación de las heridas según su profundidad
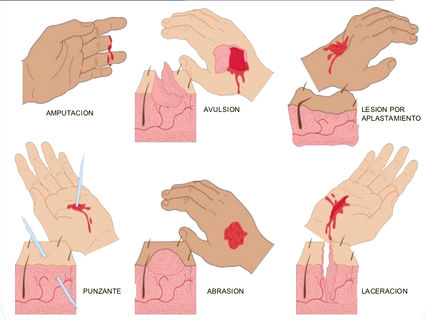
l. Excoriacion. Lesión superficial que afecta la epidermis y en general cicatriza regenerando en forma íntegra el epitelio, sin dejar huella visible.
2. Herida superficial. Es aquella que involucra la piel y al tejido adiposo hasta la aponeurosis.
3. Herida profunda. Afecta los planos superficiales, la aponeurosis, el músculo y puede lesionar vasos, nervios y tendones.
4. Herida penetrante. Herida que lesiona los planos superficiales y llega al interior de las grandes cavidades. se les llama penetrante al abdomen, penetrante al tórax y penetrante al cráneo. En ocasiones hay dobles penetrantes, por ejemplo, al tórax y al abdomen.
Fases de la cicatrización
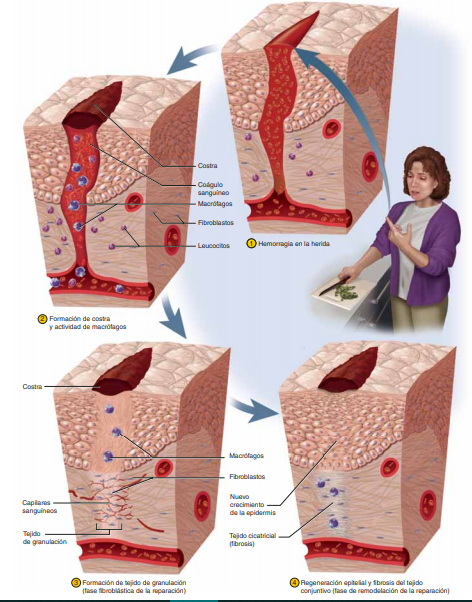
Hemostasia y fase inflamatoria
Esta respuesta es considerada como la preparación de un sustrato o base orgánica y tisular que tiene como fin la curación y presupone una defensa contra otras lesiones
o invasiones futuras, así como también la liberación de factores solubles quimiotácticos que controlan la permeabilidad de los vasos y otros que atraen o atrapan células. En esta fase domina el flujo de elementos hemáticos al sitio de la lesión con la liberación de citocinas y otros mediadores de la inflamación. A continuación se listan los elementos que participan en esta fase
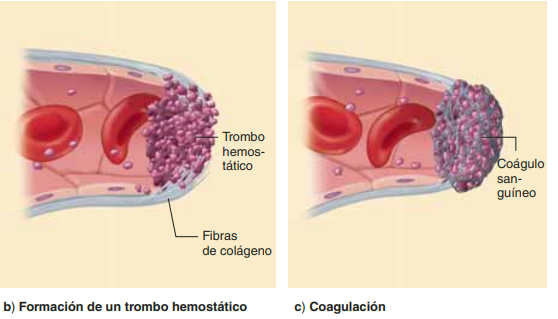
plaquetas: Las plaquetas contienen al menos tres tipos de organelos: gránulos, cuerpos densos y lisosomas. Los gránulos contienen factores de crecimiento, así como factor transformador del crecimiento y fibronectina. Los cuerpos densos almacenan aminas vasoactivas (serotonina) y los lisosomas contienen proteasas. Durante el proceso de coagulación las plaquetas liberan fibrinógeno, fibronectinas, trombospondina y factor de Von Willebrand. Todos estos elementos intervienen en la adhesión de las plaquetas a la colágena que quedó expuesta en la herida.
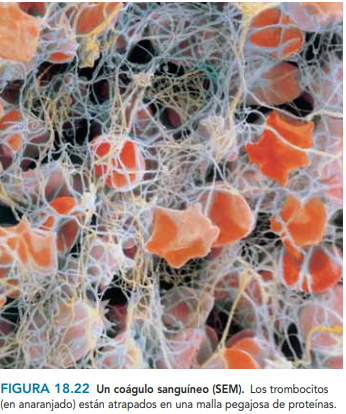
coagulacion: El coágulo de fibrina no sólo tiene la función de hacer hemostasia, sino que junto con la fibronectina forma el armazón sobre el que migrarán los monocitos, fibroblastos y queratinocitos
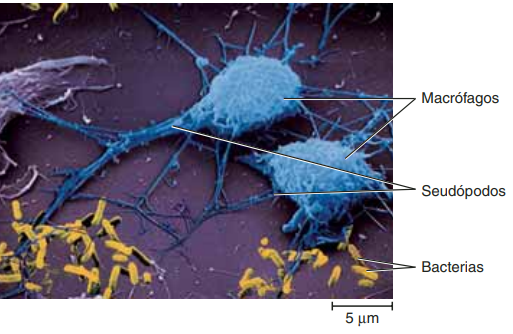
Leucocitos: Con el estímulo de los productos de la cascada de la coagulación, los neutrófilos son las primeras células nucleadas en llegar. Esta migración es resultado de un proceso complejo que facilitan el paso de los neutrófilos a través de las células endoteliales de los capilares por medio de un mecanismo conocido como diapédesis Al principio, monocitos y macrófagos son atraídos por los mismos mediadores químicos que estimularon a los neutrófilos, después por quimiotácticos específicos y en poco tiempo se convierten en las células dominantes del proceso inflamatorio
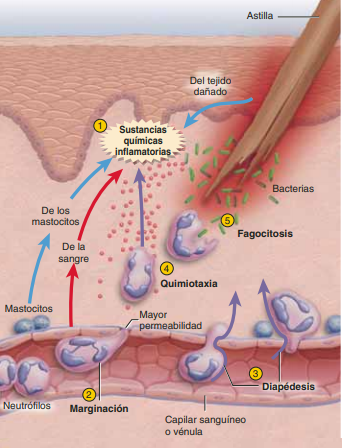
histamina, serotonina, sistema de cininas y proteínas séricas sustancias producen estímulos que modifican la actividad y la permeabilidad vascular en el lado venoso de los capilares
Fase proliferativa
epitelización: La respuesta de las células epidérmicas inicia dentro de las primeras 24 horas de sufrida la lesión. A las 12 horas de perder contacto con sus homólogos
vecinos, los queratinocitos de los bordes de la herida y de los folículos pilosos o de las glándulas sebáceas se aplanan, forman filamentos de actina en su citoplasma, emiten prolongaciones semejantes a pseudópodos y emigran La mitosis tarda más en iniciar que la migración, por lo general de 48 a 72 horas después de la lesión. Las células se multiplican y movilizan hasta que entran en contacto con otras células epiteliales, momento en el cual se inhiben. Entonces las células toman una apariencia similar a la que tuvieron en condiciones basales y, a medida que maduran, forman queratina un vez terminada la migración se sintetiza la membrana basal a través de adhesión con el colágeno.

Angiogénesis: Los monocitos y los macrófagos producen factores que inducen la formación de nuevos vasos por los que se transporta oxígeno y nutrientes a la herida, y
secretan sustancias biológicamente activa. Las células que intervienen en el proceso de angiogénesis son las endoteliales. Los nuevos vasos se originan como capilares que brotan a los lados de los pequeños vasos a manera de respuesta a los factores angiógenos; emiten pseudópodos a través de la lámina basal y se proyectan al espacio perivascular. Después se dividen, se forman vacuolas y se fusionan para crear un
nuevo lumen

Matriz de la herida (sustancia fundamental): El tejido herido no sólo está formado por células; también es preciso considerar el espacio extracelular, el cual está lleno de macromoléculas que forman una matriz compuesta por proteínas fibrosas embebidas en gel de polisacáridos, hidratados y secretados por los fibroblastos.

fibroplasia y síntesis de colágeno: Los fibroblastos aparecen entre 48 y 72 horas después de ocasionada la herida, y son estimulados y regulados por factores quimiotácticos complejos que provienen de los macrófagos presentes en la herida Son los protagonistas de la proliferación y, junto con los nuevos vasos y la matriz, forman el tejido llamado de «granulación»
contraccion de la herida: Es una disminución gradual del área de la herida por retracción de la masa central del tejido de granulación. Las fuerzas contráctiles producidas por este tejido son resultado de la acción de los miofibroblastos que contienen proteínas contráctiles El fenómeno de contracción en las heridas profundas es fundamental
y se le debe 40% de la disminución del tamaño de la lesión.
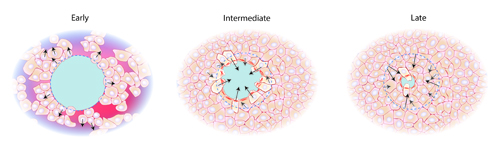
Fase de Remodelación
Cuando ha sido reparada la rotura de la continuidad de los tejidos, el estímulo angiógeno disminuye en intensidad y, al parecer, como respuesta a las tensiones elevadas de oxígeno en los tejidos se inicia un periodo en el que la herida madura, la cual presenta remodelación morfológica, también disminuyen la hiperemia y su vascularidad, asimismo se reorganiza el tejido fibroso neoformado